Pigmentaciones
Hematocórnea. Impregnación corneal por hemosiderina y elementos eritrocitarios. Es consecutiva a hifemas con lesión del endotelio corneal.
Líneas de hierro. En personas ancianas se forman líneas horizontales de color pardo en el tercio inferior de la córnea paralelas a la abertura palpebral (líneas de Hudson-Stahli); lo mismo ocurre en el queratocono (líneas de Fleischer), en el pterigión (línea de Stocker) y en la ampolla de filtración de una operación de glaucoma (líneas de Ferry).
Anillo de Kayser-Fleischer. Anillo de color marrón en la periferia corneal. Es un depósito de cobre en la membrana de Descemet propio de la enfermedad de Wilson (degeneración hepatolenticular).
Huso de Krukenberg. Depósito de melanina en el endotelio corneal en forma de huso vertical. Se observa en miopes jóvenes y se asocia a glaucoma pigmentario.
Arcos senil (gerontoxon) y juvenil (embriotoxon). Sonbandas blancas en la periferia corneal formadas por depósitos lipídicos. El juvenil se relaciona con hipercolesterolemia pero el senil no. Son frecuentes los depósitos corneales en pacientes tratados con amiodarona por problemas cardíacos.
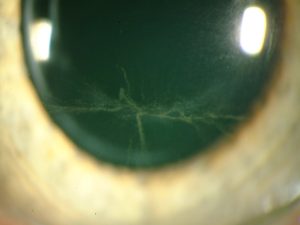 |
| Queratopatía vosticosa epitelial por amiodarona |
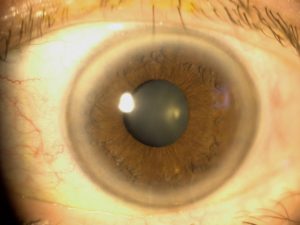 |
| Arco senil (gerontoxón) |
Ulceraciones periféricas
Son de etiología desconocida. En la degeneración surcada marginal (ectasia marginal, degeneración de Terrien) se produce un surco en la córnea marginal con pérdida de la membrana de Bowman y del estroma. Bilateral y progresiva, es más frecuente en varones ancianos. Asienta en áreas de infiltración lipídica. El ojo no es congestivo ni doloroso. Afecta la visión tardíamente al desarrollar astigmatismo. Se emplea terapéutica sintomática y autotrasplantes esclerales. El ulcus rodens (úlcera de Mooren, úlcera serpiginosa crónica) es una ulceración crónica de la periferia corneal que progresa hacia el centro. El ojo es rojo y doloroso, con remisiones y xacerbaciones. Se trata con corticoides, betaterapia o cirugía.
Queratitis punteada superficial
Defectos epiteliales puntiformes en la córnea que tiñen con fluoresceína y producen dolor, fotofobia, ojo rojo y sensación de cuerpo extraño. Es inespecífica y se observa en ojos secos, blefaritis, traumatismos, queratitis por exposición (parálisis palpebrales), cuando el reflejo de parpadeo es malo, en quemaduras ultravioletas, toxicidad a fármacos, causticaciones ligeras, triquiasis por frote de pestañas con la córnea, entropión por el roce de las pestañas, ectropion por exposición y sequedad corneal, en conjuntivitis, y en el síndrome visual del ordenador (menor número de parpadeos). En portadores de lentilla en relación con los líquidos de mantenimiento, uso excesivo, lentes cerradas o conjuntivitis papilar gigante. Se tratan con lágrimas artificiales y descanso de lentillas. En casos más importantes corticoides suaves (fluoquinolona), antibióticos en colirios y pomadas, ciclopléjicos para aliviar el dolor y la fotofobia y ocasionalmente con oclusión las primeras 24-48 horas.
 |
| Queratitis punteada superficial |
Queratopatía por exposición
Mal cierre palpebral o parpadeo inadecuado por parálisis del VII par con lagoftalmos (cierre incompleto de los párpados), proptosis tiroidea por, lesiones expansivas orbitarias, deformidades palpebrales (ectropión, cicatrices postraumáticas), después de ciertas cirugías (ptosis o blefaroplastia) y al soldar o emplear lámparas de bronceado sin usar gafas protectoras (queratopatía térmica). Poducen irritación ocular, quemazón, sensación de cuerpo extraño, y enrojecimiento de uno o ambos ojos. Defectos puntiformes epiteliales similares a la queratistis punteada pero localizados en el tercio inferior de la córnea o la región de la fisura palpebral donde la córnea que más expuesta. Puede ocasionar erosiones mayores, infiltrados o úlceras corneales. Se indican lubricantes y oclusión del ojo para dormir e incluso durante el día en casos graves. Si el deterioro es progresivo realiza cirugía específica para el ectropion, descompresión orbitaria para la protosis, tarsorrafia e implantes de oro en parálisis y recubrimientos conjuntivales o de membrana amniótica.
En las queratopatías neurotróficas se pierde la sensibilidad corneal después de herpes simplex o zoster, cirugías del trigémino, del acústico e irradiaciones. Aparecen erosiones corneales, reacción perilímbica, sensación de cuerpo extraño y edema palpebral. Se trata con lubricantes, antibióticos, ciclopléjicos y parches. Se puede considerar usar lentes terapeúticas, tarsorrafia y recubrimientos con membrana amniótica o conjuntivales.
Queratopatía en banda
Placa de calcio en la córnea anterior a nivel de la membrana de Bowman en la fisura interpalpebral, separada del limbo por una zona de córnea clara usualmente en la zona de la fisura palpebral con agujeros en la placa. Aparece en ojos con enfermedades crónicas (trasplantes rechazados, uveitis, queratitis intersticiales, edema corneal y ptisis bulbi) y conmenor frecuencia en la hipercalcemia (hiperparatiroidismo, Paget, intoxicación por Vit D), gota, fallo renal. Se trata con lágrimas artificiales, eliminación quirúrgica de las placas de calcio con EDTA (ácido tetraacético etilendiamina disódica) y láser de excimer en las cicatrices residuales.
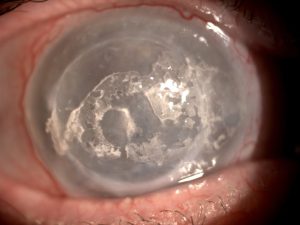 |
| Queratoplastia en banda |
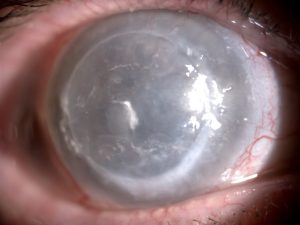 |
| Caso anterior después de eliminar las placas de calcio |
Queratopatía filamentosa
Hebras mucoepiteliales adheridas a la superficie corneal. Causan fotofobia, sensación de cuerpo extraño, dolor y ojo rojo. Se asocia con queratitis punteada. Aparece ojos secos, queratopatía neurotrófica o bullosa, después de tapar el ojo (cirugía o abrasiones corneales) y en la queratoconjuntivitis límbica superior. Se realiza tratamiento etiológico y se emplean lubricantes.
Erosiones corneales recidivantes (recurrentes)
Crisis recidivantes de dolor ocular agudo, fotofobia y lagrimeo principalmente al despertar o durante el sueño cuando se frotan o se abren los ojos. Si se observa al paciente cuando tiene molestias se aprecia una erosión corneal que tiñe con fluoresceína pero la lesión cicatriza en unas horas de forma espontánea y muchas veces no se aprecia nada o sólo un área ligeramente alterada en el momento de la exploración. Aparecen en traumatismos con uña, rama de árbol, coletazo de animal, en distrofias y después de algunas cirugías (refractiva, cataratas o transplantes de córnea) pero no con cuerpos extraños metálicos. Los episodios agudos se tratan con ciclopléjicos, pomadas antibióticas y oclusiones. Luego se indican colirios y pomadas de lágrimas artificiales o cloruro sódico al 5% durante unos tres meses. Recidivan pero usualmente curan con tratamiento médico. En los casos rebeldes se considera la eliminación del epitelio anormal, el empleo de lentes de contacto, las punciones del estroma anterior y la queratectomía con láser de excimer.
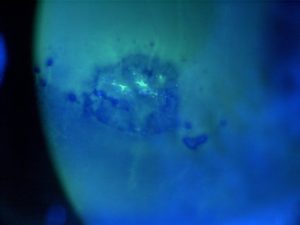 |
| Erosión corneal recidivante |
Queratopatía bullosa
Es una descompensación corneal por mal bombeo endotelial al disminuir las células endoteliales. Hay edema epitelial y estromal con formación de ampollas o bullas en la superficie anterior y cicatrices subepiteliales al resolverse el edema crónico. Produce disminución visual, dolor al romperse las bullas, lagrimeo, fotofobia y disminución e incluso pérdida de la sensibilidad corneal. Aparece después de cirugía de cataratas especialmente con lentes de cámara anterior, inflamaciones prolongadas, traumatismos y ciertas distrofias. Se trata con colirios y pomadas de cloruro sódico al 5%, lentes de contacto terapeúticas para controlar el dolor, colirios antiglaucomatosos y queratoplastia penetrante o lamellar en casos avanzados.
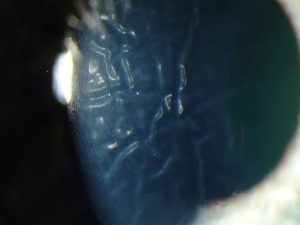 |
| Edema corneal posquirúrgico Pliegues en la membrana de Descemet |
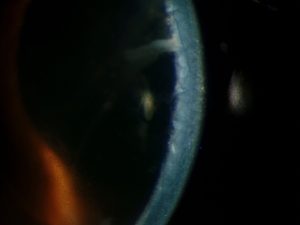 |
| Edema corneal anterior con hendidura |