[toc]
Síndromes quiasmáticos
En general, las lesiones centrales quiasmáticas producen defectos hemianópsicos temporales, y las alteraciones laterales, hemianopsia binasal pero en ocasiones los campos no son típicos.
Además algunos campos de glaucoma pueden simular hemianopsias pero suelen ser superiores en vez de temporales o nasales.
Las causas más frecuentes de síndromes quiasmáticos son los adenomas hipofisarios, craneofaringiomas, gliomas del quiasma, tumores extraselares (meningiomas y aneurismas de la carótida o sus ramas), aracnoiditis optoquiasmática y síndrome de la silla turca vacía (las meninges que recubren el espacio subaracnoideo penetran en el interior de la silla turca rechazando a la hipófisis).


Lesiones de las vías retroquiasmáticas
Producen hemianopsias, cuadrantanopsias homónimas y ceguera cortical de etiología vascular (infarto cerebral isquémico, hemorragia, malformaciones vasculares), inflamatoria (encefalitis, abscesos cerebrales, enfermedades desmielinizantes, arteritis), tumoral, traumática y tóxica (plomo, óxido de carbono).


El estudio de la vía retroquiasmática comprende la zona anatómica que va desde la terminación del quiasma hasta el córtex occipital, en el área calcarina.
Es muy importante intentar un diagnóstico topográfico mediante el campo visual. En las lesiones de las cintillas y cuerpo geniculado aparece una hemianopsia homónima (derecha o izquierda). Cuanto más atrás se localizan las lesiones, más congruentes son las alteraciones campimétricas y más se parecen las lesiones en ambos campos; además, hay mayor indemnidad macular y se conserva mejor la agudeza visual.
Las lesiones de las radiaciones ópticas dan lugar a déficit homónimos y congruentes y respetan el área macular. Las lesiones del lóbulo temporal suelen ocasionar una cuadrantanopsia homónima superior, generalmente incompleta e incongruente, y conservan la región macular. Una lesión de la parte inferior del lóbulo parietal provocará una cuadrantanopsia homónima inferior. Las lesiones del lóbulo occipital se traducen en una hemianopsia homónima completa, congruente y con indemnidad macular.
La agudeza visual depende de la integridad o no de las fibras maculares. La lesión de las fibras nerviosas dará lugar a una degeneración descendente, que al cabo de un tiempo se manifestará por una atrofia simple de la papila. Más allá del cuerpo geniculado, por tratarse de otra neurona, la atrofia de las fibras no determinará alteraciones del fondo de ojo. Las fibras pupilares se separan de las visuales poco antes de llegar al cuerpo geniculado externo y por ello, las lesiones de los dos tercios anteriores de las cintillas ópticas abolen el reflejo fotomotor. Los signos neurológicos acompañantes son hemiplejía homolateral, hemianestesia homolateral y síndrome de hipertensión intracraneal.
A nivel del cuerpo geniculado, su vecindad con el tálamo puede ocasionar una hemianestesia del lado de la hemianopsia. Cuando éste afectada la vía motora común, aparecerá hemiplejía en el lado opuesto a la lesión.
Las lesiones de las radiaciones ópticas se acompañan de alucinaciones, epilepsia parcial, trastornos motores y de la sensibilidad (en las lesiones del lóbulo parietal) y, si es en el lado dominante, afasia, apraxia y agnosia.
Ceguera cortical
Afección bilateral del córtex visual, es decir, las dos áreas 17 de Brodmann. Se produce una ceguera verdadera y total, con abolición de los reflejos psicoópticos (reflejo de cierre palpebral a la amenaza, reflejo de fijación y seguimiento y nistagmo opocinético). Los reflejos pupilares y el fondo de ojo son normales. Existen otros signos acompañantes, como anosognosia o falta de conciencia por parte del enfermo de su ceguera y alucinaciones visuales. Los potenciales evocados visuales (PEV) están abolidos.
GRANDES SÍNDROMES PUPILARES
Vías pupilares
Fibras aferentes
Tanto las vías ópticas como las pupilares van por el nervio óptico cuyas fibras se decusan en el quiasma. La mitad permanecen en el mismo lado y la otra mitad van al lado contralateral. Penetran en el cuerpo geniculado lateral donde los axones de la vía pupilar se separan del tracto óptico y van al cerebro medio donde hacen sinapsis en el núcleo pretectal y se dirigen hacia el núcleo de Edinger-Westphal tanto del mismo lado como del lado contrario, hacen una segunda sinapsis y desencadenan la respuesta consensual contralateral.
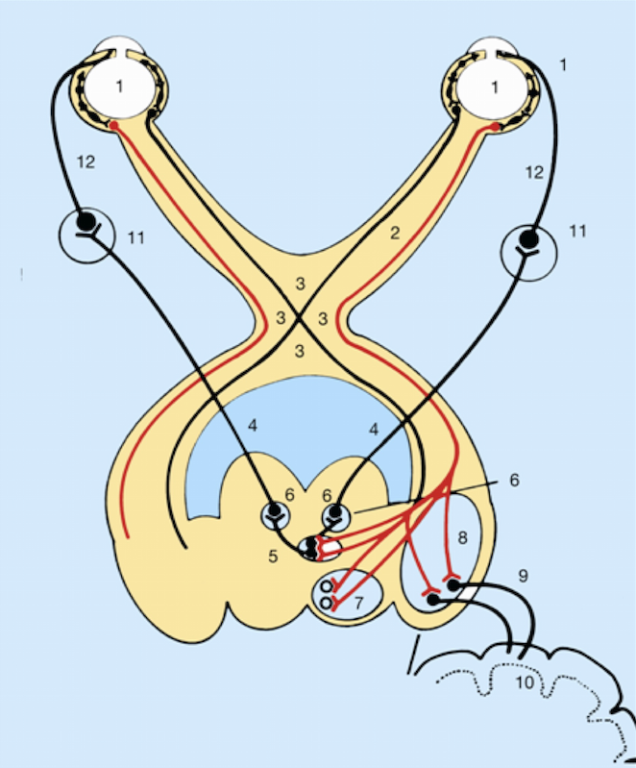
1. Globo ocular
2. Nervio óptico
3. Quiasma
4. Nervio motor ocular común
5. Región pretectal
6. Núcleo de Edinger-Westphal
7. Tubérculo cuadrigémino superior
8. Cuerpo geniculado externo
9. Radiaciones ópticas
10. Corteza occipital
Fibras eferentes
Desde el citado núcleo parten fibras eferentes constrictoras a través de la división inferior del nervio oculomotor hacia el ganglio ciliar derecho e izquierdo y hacen una tercera sinapsis con los nervios postganglionares, que a través de los nervios ciliares cortos alcanzan el músculo del esfínter pupilar.
Reflejo luminoso pupilar
Cuando se enfoca la luz en un ojo la pupila se contrae (reflejo directo) y al mismo tiempo se contrae la pupìla contralateral (reflejo consensual). Así podemos distinguir las lesiones de nervio óptico que controla el reflejo directo, de las lesiones del motor ocular común que controla el consensual.
Anisocoria
Significa desigualdad pupilar a veces por lesiones graves. La anisocoria fisiológica es menor de 1.0 mm de diferencia entre ambas pupilas. La pupila normal se contrae con la luz y al mirar de cerca. Ambas pupilas se contraen igual y de forma rápida con la luz directa y se dilatan en la oscuridad. La contracción pupilar se denomina miosis y la dilatación pupilar se llama midriasis. En pacientes con reacción normal a la luz y anisocoria mayor en la oscuridad, la pupila menor en la oscuridad es la anormal (dilata mal) y en pacientes con reacción anormal a la luz y anisocoria mayor con luz brillante, la pupila mayor es la anormal (mala miosis).
La midriasis farmacológica es consecuencia de aplicación involuntaria de colirios o pomadas en la superficie ocular. Es más frecuente en personal médico (doctores, enfermeras). Provocan midriasis los colirios de fenilefrina, tropicamida, atropina, homatropina, escopolamina, ciertas drogas (cocaina, anfetaminas) y algunos aerosoles.
Brazo aferente del arco pupilar
En los efectos pupilares aferentes (Pupila de Marcus Gunn), la pupila no se contrae con la luz. Indica lesión prequiasmática (retina y nervio óptico). En la disociación luz-cerca la respuesta pupilar a la luz disminuye o se pierde pero se conserva la reacción para cerca. Se observa en lesiones del cerebro medio.
Pupila de Argyll Robertson
Es una forma de disociación luz cerca. Casi siempre afecta ambas pupilas que responden mal a los midriáticos. Se produce por una lesión en la vía del reflejo a la luz en el cerebro medio. Aunque se ha visto en diabetes mellitus y otras enfermedades se considera que depende de neurosífilis (Sífilis terciaria) mientras no se demuestre lo contrario.
Defecto pupilar colinérgico eferente
Alteraciones del esfínter por compresión de fibras constrictoras en la órbita, el seno cavernoso o el espacio subaracnoideo. Dichas fibras está especialmente dispuesta a la compresión pues se localizan en la periferia del III par. Los aneurismas de la arteria comunicante posterior o de la carótida interna y el síndrome de herniación uncal producen esta anomalía.
Pupila tónica de Adie
Se produce por lesiones en el ganglio ciliar o en las fibras postganglionares de los nervios ciliares posteriores cortos. La pupila se denerva de forma segmentaria y se dilata, responde mal a la luz pero bien para visión próxima. Cursa con fotofobia y dificultad para enfoque en visión próxima. Se produce dilatación pupilar con fotofobia, disociación luz-cerca, supersensibilidad por denervación y deficiencia de acomodación.
Síndrome de Adie
Es una combinación de la pupila tónica (uni o bilateral) y arreflexia de tendones pero sin patología ocular ni neuropatía autonómica. Es la causa más frecuente de pupila tónica. Con lámpara de hendidura se aprecia parálisis segmentaria y movimientos vermiformes del iris. El Mecolil al 2.5% cierra la pupila pero no modifica la normal. También hay un aumento de la capacidad de respuesta a la pilocarpina y a la cocaína.

Para más información consulte el vídeo sobre Campo visual en patología de las vías ópticas en el canal de Youtube del Dr. Sergio Bonafonte