 |
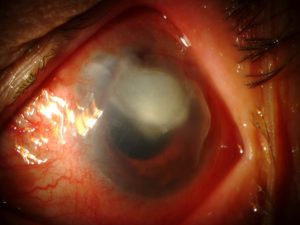
| Absceso corneal |
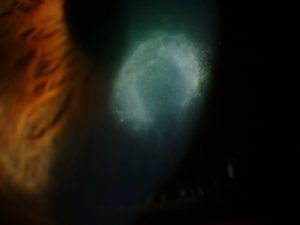 |
| Leucoma corneal por queratitis bacteriana |
El Streptococcus pneumoniae (neumococo) es la única bacteria patógena corneal verdadera; todas las demás son oportunistas. El Staphylococcus aureus, es el organismo más veces implicado en las infecciones corneales. También pueden causar queratitis los estreptococos, gonococos, Pseudomonas (colirios contaminados) y, de modo más excepcional, diplobacilos, Proteus vulgaris, Bacillus subtilis, serratias y otros. Las úlceras y queratitis marginales tienen buen pronóstico pues en la mayoría de ocasiones se asocian a toxinas estafilocócicas pero recidivan con gran frecuencia.
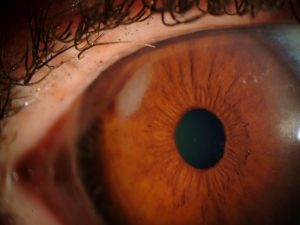 |
| Queratitis periférica superior |
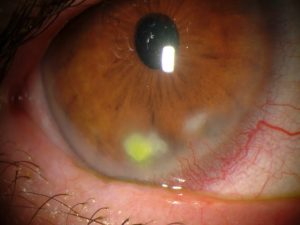 |
| Queratitis marginal (úlcera periférica) |
Si se observa un infiltrado estromal muy doloroso en portadores de lentillas blandas con poca higiene o en pacientes que nadan o toman duchas calientes con lentillas se debe pensar en una infección por Acantamoeba.